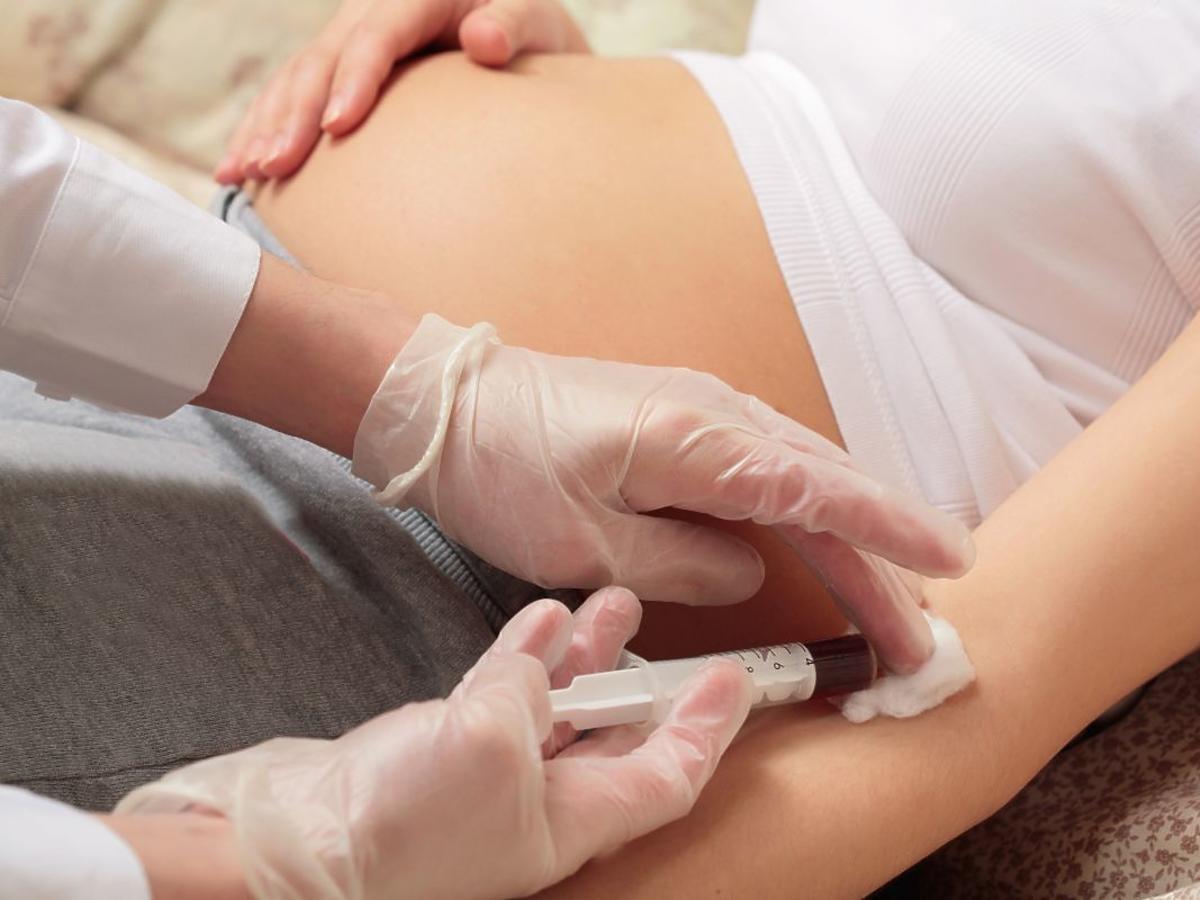
Najpierw zobaczysz dwie kreski na teście ciążowym, potem najprawdopodobniej pójdziesz zrobić badanie beta hCG. To pierwsze z wielu badań krwi, które będziesz musiała wykonać w ciąży. Nie martw się, wkrótce przywykniesz do widoku igły, a dobra wiadomość jest taka, że krew pobrana podczas jednej wizyty w laboratorium wystarczy do wykonania kilku badań.
Badanie krwi: morfologia w ciąży
Powinnaś zrobić morfologię krwi w ciąży przy pierwszej wizycie, a potem mniej więcej co 2 miesiące. Do porodu wykonasz ją przynajmniej 5 razy! To ważne badanie dostarcza dużo informacji o funkcjonowaniu całego organizmu matki i dziecka. Ukazuje mechanizmy obronne, które uaktywniają się podczas walki z chorobami. Pozwala też m.in. wykryć początki anemii i jej prawdopodobne przyczyny (niedobór żelaza, witamin z grupy B, kwasu foliowego).
Analizując wyniki badań krwi, lekarz zwraca uwagę m.in. na:
- hemoglobinę, która nie powinna być niższa niż 11 g/dl,
- hematokryt;
- erytrocyty (w niedokrwistości – maleje),
- leukocyty (wzrost może świadczyć o infekcji).
- płytki krwi – ich niedobór nazywamy małopłytkowością. W niektórych sytuacjach wymaga ona leczenia.
Badanie stężenia glukozy
W ciąży będziesz musiała badać poziom cukru na czczo, a między 24. a 28. tygodniem wykonasz test obciążenia glukozą, który sprawdzi reakcję twojego organizmu na wypicie 75 g glukozy. To obowiązkowe badanie w celu wykrycia cukrzycy ciężarnych. Hormony ciążowe pojawiające się w organizmie kobiety podnoszą poziom glukozy we krwi. Wówczas, przy tej samej diecie, podwyższa się ilość cukru we krwi (może pojawić się także w moczu), niekiedy do niebezpiecznego poziomu. Zwykle dzieje się tak w drugiej połowie ciąży.
Inne ważne badania krwi w ciąży
Oprócz morfologii i poziomu glukozy czekają cię także:
- oznaczenie grupy krwi z czynnikiem Rh- lekarz zleci to badanie podczas pierwszej wizyty. Te dane powinnaś mieć wpisane nie tylko do książeczki zdrowia, ale także do podręcznych dokumentów, które stale nosisz przy sobie.
- badanie na przeciwciała anty-Rh u kobiet z Rh(-) - gdy masz ujemne Rh (jak 15 proc. kobiet), będziesz musiała zrobić badanie serologiczne określane jako odczyn Coombsa. Pozwala ono na wykrycie w twoim organizmie przeciwciał odpornościowych, które pojawiają się w przypadku konfliktu serologicznego – jako reakcja na krew dziecka o odmiennym Rh. Badanie to powtarza się w II i III trymestrze ciąży. Gdy masz ujemne Rh, a twoje dziecko dodatnie, w ciągu trzech dni po porodzie otrzymasz immunoglobulinę anty-Rh, by zapobiec powstaniu przeciwciał.
- odczyn VDRL - to badanie serologiczne, wykonywane na początku ciąży. Wykrywa przeciwciała swoiste dla bakterii wywołującej kiłę. Wynik powinien być ujemny. Jeśli jesteś w grupie ryzyka, powinnaś wykonać badanie VDRL ponownie około 37. tygodnia.
- przeciwciała anty-HIV - badanie powinno zostać wykonane dwa razy: pierwsze do 10. tygodnia ciąży, drugie – między 33. a 37. tygodniem ciąży. Wynik powinien być negatywny.
- antygen Hbs - antygen wirusowego zapalenia wątroby typu B (tzw. żółtaczki wszczepiennej). Jeśli nie miałaś kontaktu z wirusem wywołującym tę chorobę, wynik będzie ujemny. Badanie wykonuje się ok. 37. tygodnia ciąży.
- przeciwciała dla toksoplazmozy - oznacza się je na początku ciąży i w zależności od uzyskanego wyniku powtarza się w 2. i 3. trymestrze. Obecność przeciwciał w klasie IgM świadczy o aktywnej fazie choroby, czyli możliwości zarażenia się w ciąży. Obecność przeciwciał w klasie IgG dowodzi o przebyciu choroby w przeszłości.
- przeciwciała dla cytomegalii - oznaczysz je na początku ciąży i być może będziesz musiała powtórzyć w kolejnych trymestrach.
- przeciwciała dla różyczki - jeśli są nieobecne w klasie IgM i IgG, świadczy to o braku kontaktu z chorobą. Obecność przeciwciał w klasie IgG – tak jest najczęściej – oznacza, że przeszłaś tę chorobę. To badanie wykonujemy na początku ciąży – do 10 tygodnia.
- przeciwciała anty-HCV - czyli wirus żółtaczki typu C. Badanie zalecane między 33.-27. tygodniem ciąży.
- hormony tarczycy — oznaczenie TSH na początku ciąży jest bardzo ważne dla zdrowia — nie tylko twojego, ale i dziecka. Wszelkie nieprawidłowości wymagają wprowadzenia odpowiedniego leczenia.
Specjalistyczne badania krwi
W pewnych sytuacjach lekarz może zaproponować ci również wykonanie badań prenatalnych. Niektóre z nich wykonuje się z krwi. Są to:
- test PAPP-A – inna nazwa: test podwójny, bo w skład badania wchodzi USG i analiza krwi. Wykonuje się między 10. a 14. tygodniem ciąży;
- test potrójny (poczwórny) – bada poziom alfa-fetoproteiny (AFP), beta hCG, wolnego estriolu (i poziom inhibiny A);
- test NIFTY — po pobraniu próbki krwi matki, analizuje się DNA płodu. To badanie można wykonać już w 10 tygodniu ciąży. Jest bardzo dokładne (ale i drogie!).
Wskazaniem do tych testów jest m.in. wiek matki powyżej 35 lat, historia wad genetycznych lub chromosomowych w rodzinie, wynik ciążowego USG wskazujący na nieprawidłowości.
Sprawdź, jakie inne badania w ciąży powinnaś wykonać.